「口腔機能管理」診断と算定のギャップ
中医協の資料から考える
2026/02/25

「口腔機能管理」診断と算定のギャップ
歯科医療は、う蝕や歯周病といった「疾患管理」中心の体制から、患者のライフコース全体を見据えた「機能管理」へと、その役割の大きな変化が求められています。
特に、小児の「口腔機能発達不全症」、高齢者の「口腔機能低下症」への対応は、患者のQOL向上に直結する喫緊の課題です。
しかし、臨床現場では「診断」は行われつつも、それに続く「機能に特化した専門的な管理・算定」が十分に行われていない実態が、中医協のデータから浮かび上がっています。
本コラムでは、データに基づき、この「診断と算定のギャップ」の背景と、臨床現場で求められる対応を考察します。
【小児】口腔機能発達不全症:介入率はわずか9.9%
小児期における「口腔機能発達不全症」は、「食べる」「話す」といった機能の獲得が正常にできていない状態を指します。
例えば、口唇閉鎖不全(お口ポカン)は不正咬合と有意に関連しているとの報告もあり 、早期の診断と介入が極めて重要です。
しかし、18歳以下の推計患者数約180万人に対し 、歯科医療機関で専門的な管理を受けている割合は、わずか9.9%に過ぎません(図1)。
図1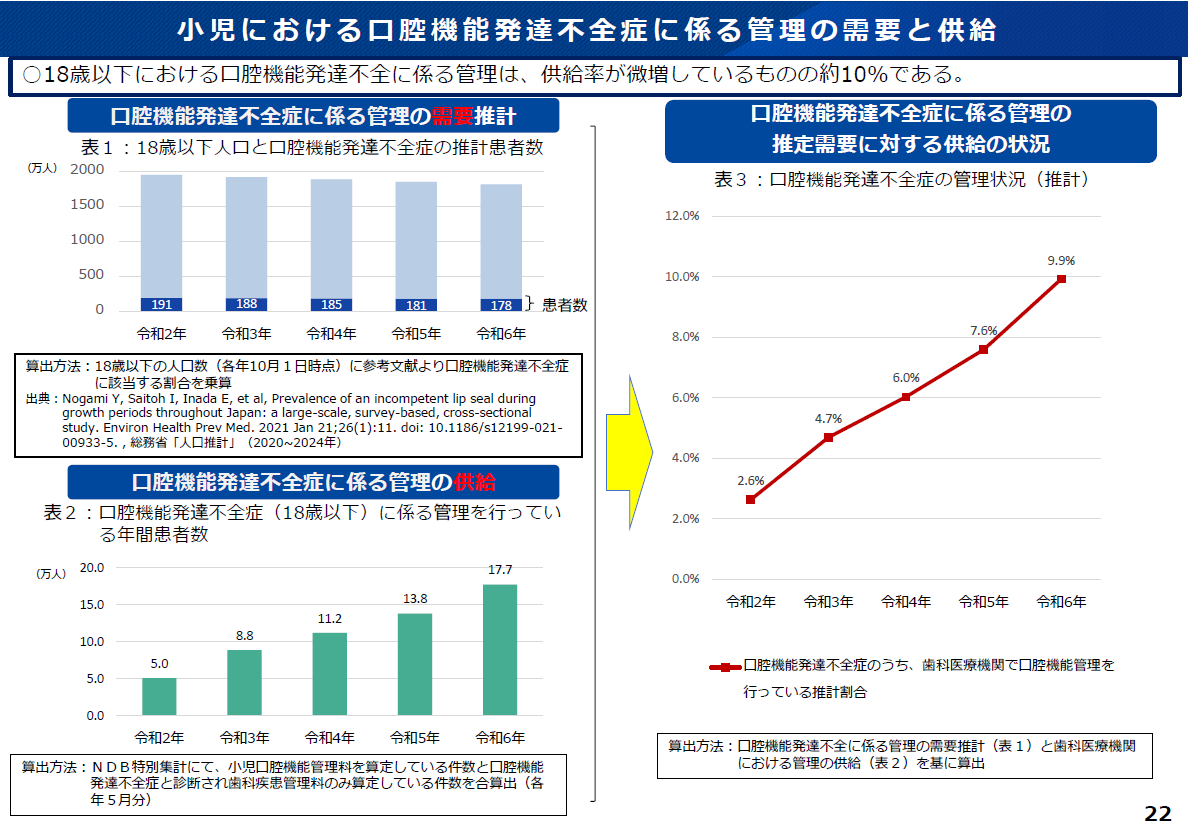
また中医協のデータによると、口腔機能発達不全症と診断されていながら、専門的な「小児口腔機能管理料」を算定せず、包括的な「歯科疾患管理料(歯管)」のみで算定されているケースが7,031件存在していることも明らかになりました(図2)。
図2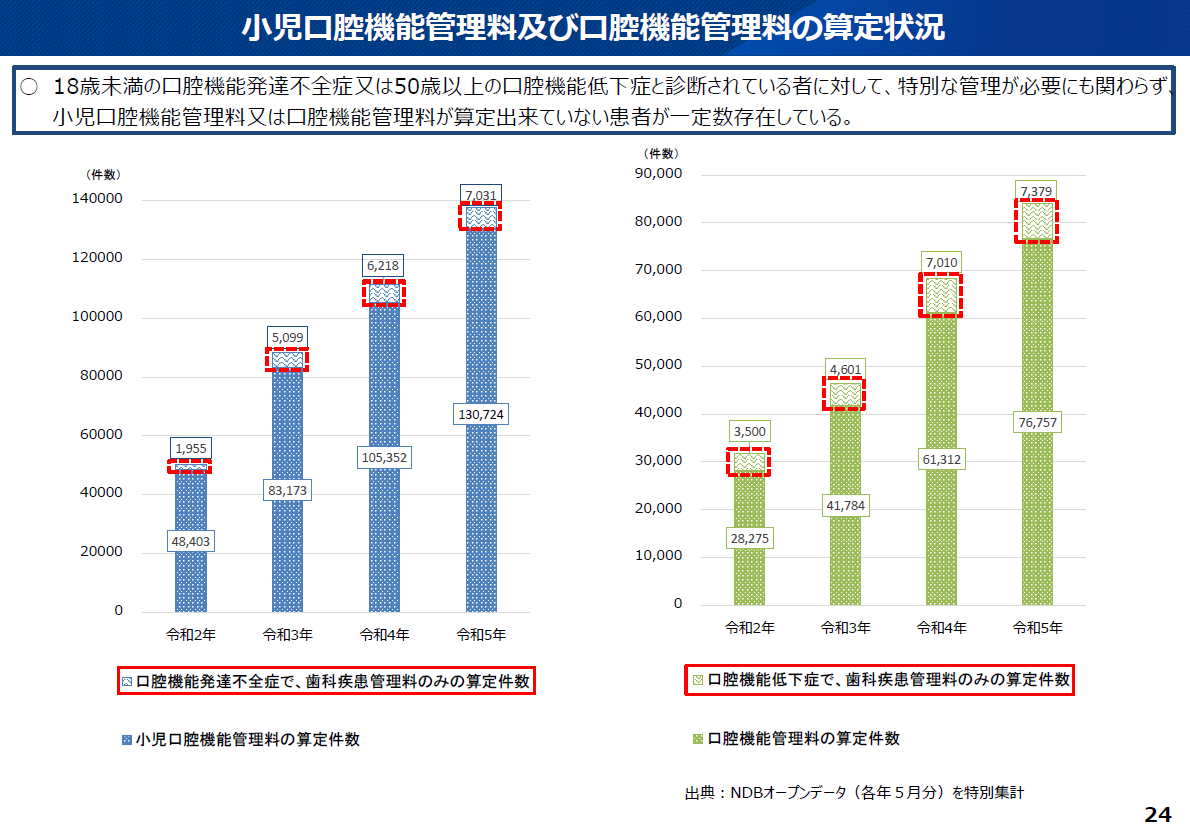
【高齢者】口腔機能低下症:介入率7.8%の現実
高齢者に見られる「口腔機能低下症」は、加齢や全身疾患など複数の要因が絡み合い、口腔機能が複合的に低下する疾患です。
放置すれば摂食嚥下障害に陥り、低栄養やフレイル、サルコペニアの増悪因子となり得ます。
65歳以上の推計患者数は約1,500万人に達する一方、歯科医療機関で専門的な管理を受けている割合は、75-79歳でピーク(7.8%)を迎えるものの、極めて低い水準です(図3)。
図3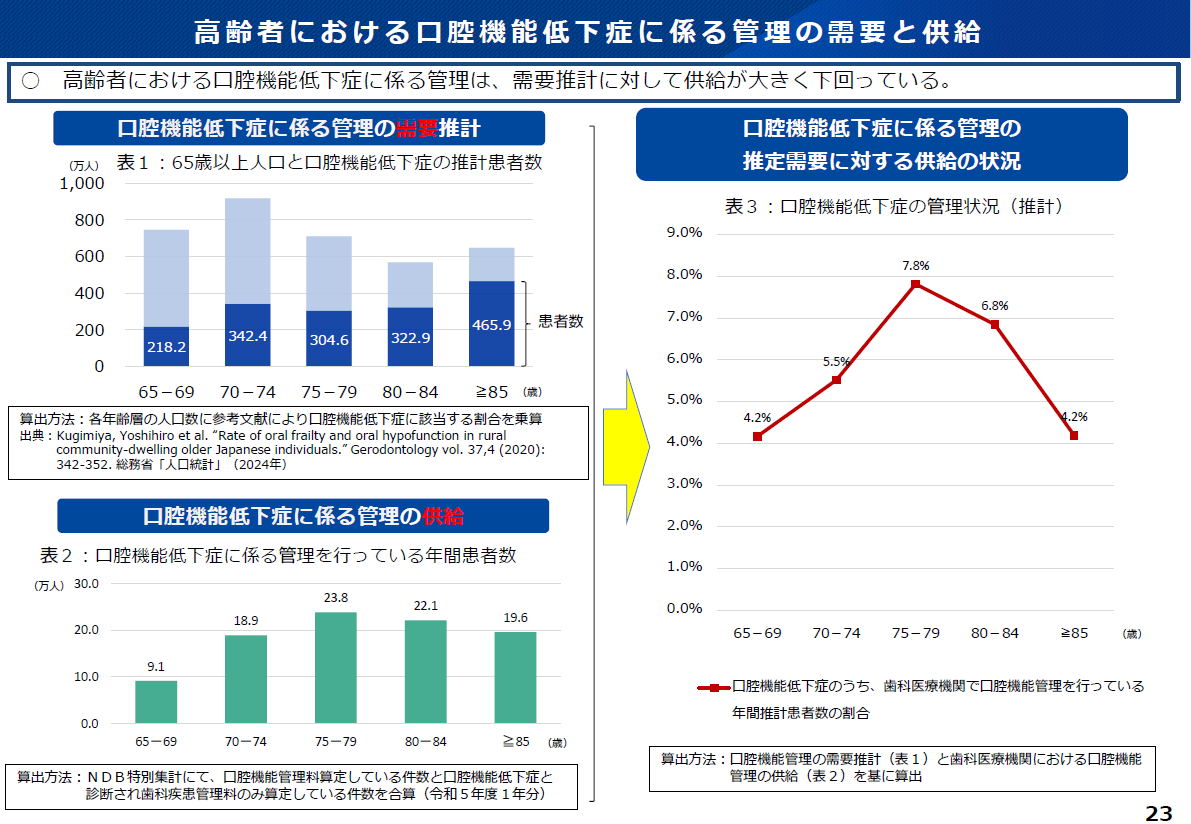
小児同様、中医協のデータでは、口腔機能低下症と診断されながら、専門的な「口腔機能管理料」ではなく、「歯管」のみで算定されているケースが4,601件確認されています(図2)。
なぜ「診断」と「算定」にギャップがあるのか? 臨床現場の2つの「壁」
「"口腔機能低下症"や、"口腔機能発達不全症"の診断はするが、歯管で算定」というギャップは、単に機能管理への意識が低いという理由だけで生じているのでしょうか。背景には、臨床現場が直面する現実的な「壁」が存在する可能性が考えられます。
1. 制度上の「壁」:
学会の診断基準と「算定要件」のズレ
まず、学会が定める「診断基準」と、診療報酬の「算定要件」が必ずしも一致していない点が挙げられます。
例えば、「口腔機能低下症」は、学会基準では7つの症状のうち3項目以上該当すれば診断されます。しかし、「口腔機能管理料」を算定するためには、「50歳以上」という年齢の制約が設けられています。 (資料①)
同様に「口腔機能発達不全症」では、学会基準ではチェックリストのA項目(食べる機能、話す機能等)のうち、C項目(先天性歯あり、口唇閉鎖不全等)において2つ以上該当すれば診断されますが、「小児口腔機能管理料」には「18歳未満」の年齢の制約等があります。 (資料②)
つまり、臨床現場では、学会基準に基づき「口腔機能の特別な管理が必要」と診断しても、算定要件(例えば、40代の口腔機能低下症の患者の場合 等)に満たなかったり、特定の検査を実施・算定していなかったり(あるいは実施しても要件の項目数を満たさなかったり)すると、「口腔機能管理料」や「小児口腔機能管理料」の算定ができず、「歯管」の枠組みで対応せざるを得ないケースが存在するのです。
2. 臨床現場の「壁」:
疾患管理の優先とリソース不足
もう一つの壁は、臨床現場のリソース不足です。機能管理の必要性を認識していても、日々の臨床ではう蝕や歯周病といった喫緊の「疾患管理」が優先されがちです。
事実、歯科衛生士を対象にした調査では、歯科衛生士の36.5%が「口腔機能等の指導ができていない」と感じています。その最大の理由は、「プラークチャート作成やブラッシング観察等の時間が足りない」(64.5%)であり、疾患管理業務に追われ、機能指導にまで手が回らない実態が伺えます(図4)。
図4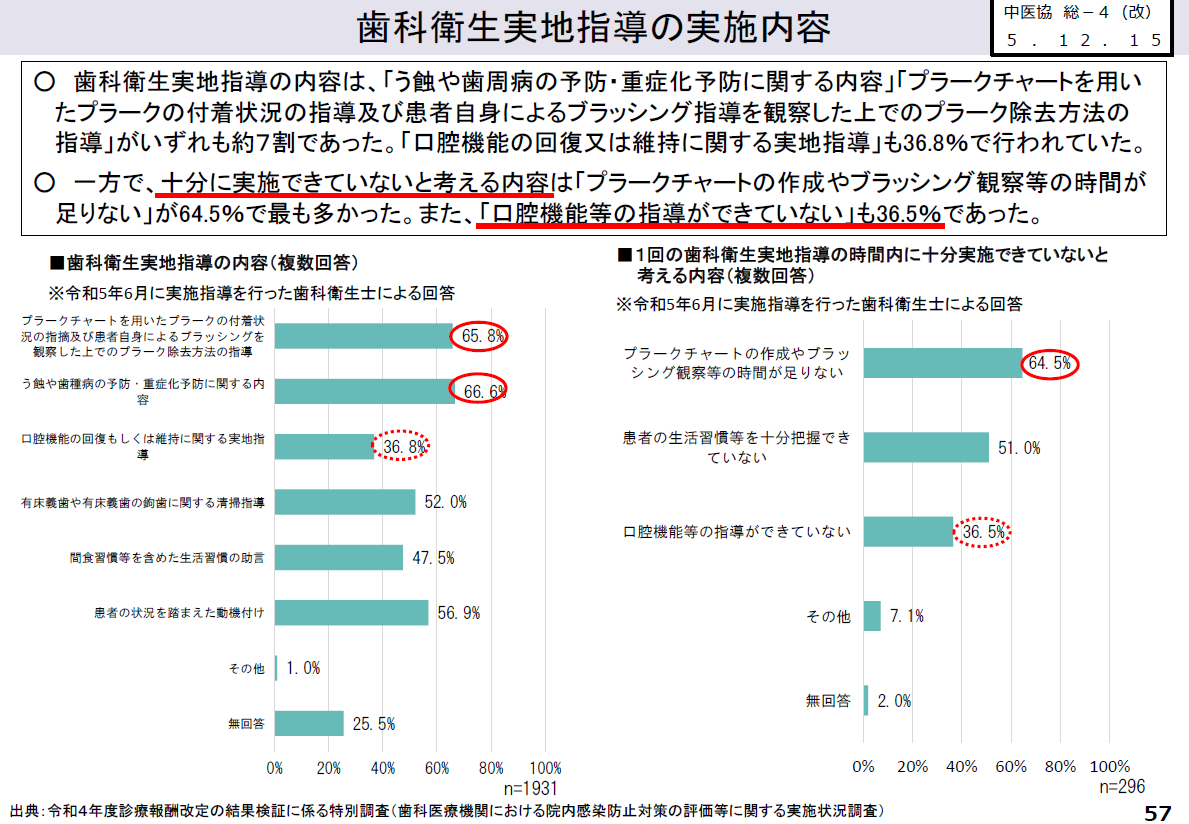
この時間的なリソース不足は、「口腔機能指導加算」(歯科衛生実地指導の加算)の算定率がわずか1.3%という低さにも表れています(図5)。多くの医院では、「口腔機能の回復もしくは維持に関する清掃指導」(実施率36.8%)を行っていても、それを評価する加算の算定に至っていない、あるいは算定できる時間を確保できていない可能性が示唆されます。
図5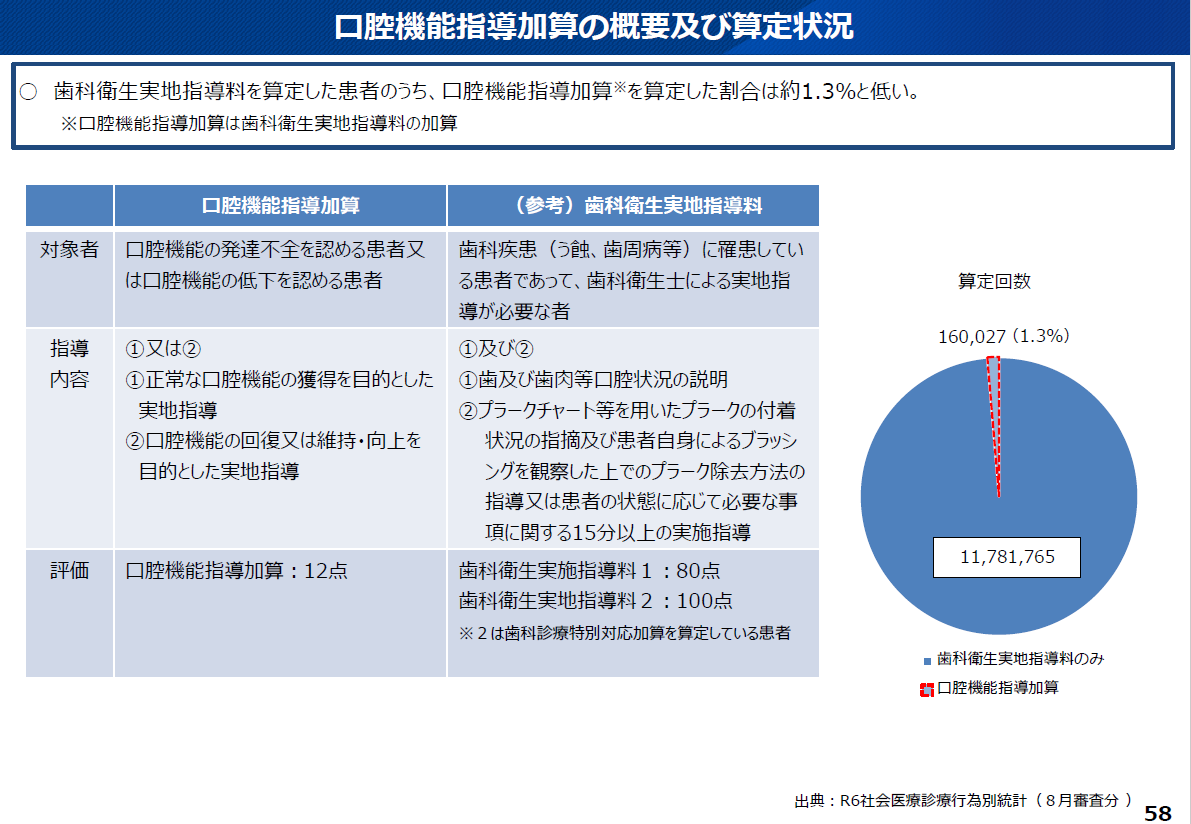
まとめ:診断から管理、そして評価へ
口腔機能への介入は、もはや特別な取り組みではありません。かかりつけ歯科医として、生涯を通じた口腔の健康の維持に寄与するため 、う蝕や歯周病を診るのと同等に「機能」を診ることがスタンダードになりつつあります。
日々の臨床において「診断」から「管理」、そして「適切な評価(算定)」へのサイクルを確立することが、患者の生涯にわたる健康を守ることに繋がります。
令和8年度診療報酬改定では、小児口腔機能管理料及び口腔機能管理料の要件と評価について見直しが行われる見通しです。今のうち、改定の背景を理解し、診療報酬改定後も円滑に取り組める環境づくりをすすめてみてはいかがでしょうか。
■参考■
・中央社会保険医療協議会 総会(第616回)-2025年9月10日開催
総-1 歯科医療について(その1)
・中央社会保険医療協議会 総会(第646回)-2026年1月30日開催
総-3 個別改定項目について(その3)
・中央社会保険医療協議会 総会(第647回)-2026年2月13日開催
総-2別紙1-2 歯科診療報酬点数表
■資料■
・口腔機能発達不全症に関する基本的な考え方-令和6年3月, 日本歯科医学会
この記事の関連記事

「口腔機能管理」診断と算定のギャップ
「口腔機能管理」診断と算定のギャップ 歯科医療は、う蝕…
「口腔機能管理」診断と算定のギャップ 歯科医療は、う蝕…

医療法等改定|「オンライン診療」と「管理者要件」はどう変わる?中医協の最新議論を解説
令和8年4月1日から段階的に施行される医療法等改正に伴い…
令和8年4月1日から段階的に施行される医療法等改正に伴い…

周術期から生活習慣病まで、歯科医療の新たな連携モデル
周術期から生活習慣病まで、歯科医療の新たな連携モデル …
周術期から生活習慣病まで、歯科医療の新たな連携モデル …

超高齢社会における歯科の役割
超高齢社会における歯科の役割 在宅歯科医療の需要と供給…
超高齢社会における歯科の役割 在宅歯科医療の需要と供給…











.jpg)


